Việt Nam hiện có
khoảng hơn 50 triệu NLĐ, trong đó hàng triệu người đang làm việc trong
các điều kiện lao động có nhiều yếu tố có hại dẫn đến các nguy cơ mắc BNN. Năm
2015, số liệu báo cáo của Bộ Y tế cho thấy: cả nước mới khám BNN cho 167.532
NLĐ và cũng chỉ khám được 25/30 BNN được bảo hiểm, còn có tới 90% NLĐ làm việc
trong điều kiện có hại chưa được khám BNN. Có nhiều nguyên nhân dẫn đến tình
trạng này, trong đó phải kể tới lực lượng bác sỹ BNN chưa đảm bảo cả về số
lượng và chất lượng. Theo báo cáo Công tác y tế lao động và phòng chống BNN
những năm gần đây, 63 tỉnh/thành phố và 5 cơ sở y tế lao động của các Bộ, ngành
mới có 53 khoa y tế lao động và 37 phòng khám BNN, tổng số cán bộ làm công tác
y tế lao động là 623 người, trong đó bác sỹ là 199 người. Số trung tâm có trên
5 bác sỹ chủ yếu tập trung ở các tỉnh có ngành công nghiệp phát triển như TP.
Hà Nội, TP.Hồ Chí Minh, Vĩnh Phúc, Đồng Nai, Quảng Ninh, Bắc Ninh… nhiều tỉnh
chỉ có một vài bác sỹ thậm chí còn có những tỉnh không có bác sỹ nào làm công
tác y tế lao động,. Trong khi đó, BNN diễn biến âm thầm nên việc phát hiện sớm
phụ thuộc rất nhiều vào năng lực trình độ của bác sỹ và kết quả giám sát môi
trường lao động, khám sức khỏe định kỳ, khám phát hiện BNN.
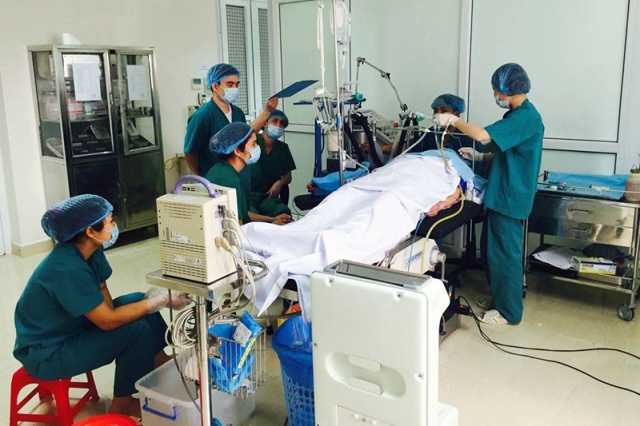
Các
bác sỹ bệnh viện Than - Khoáng sản xúc rửa phổi cho NLĐ bị bụi phổi silic
Bác sỹ
chuyên khoa BNN – thiếu về số lượng, yếu về chất lượng
Sau nhiều
lần khám tại bệnh việ đa khoa tỉnh Tuyên Quang, anh Chu Văn Đại (dân tộc Dao,
quê ở Tuyên Quang) phải lặn lội lên khoa Bệnh phổi nghề nghiệp, Bệnh viện Phổi
Trung ương điều trị. Năm 2004, anh làm thợ khoan bắn, nổ mìn tại Công ty TNHH
Trường Sơn (xã Phước Thành, huyện Phước Sơn, tỉnh Quảng Nam) với mức lương
600.000 đồng/tháng mà không được tham gia BHXH. Tuy làm công việc nặng nhọc,
độc hại, nguy hiểm nhưng anh không được khám sức khỏe định kỳ, khám BNN. Cuối
năm 2009, anh nghỉ việc. Năm 2012, thấy triệu chứng ho khạc kéo dai, tức ngực
khó thở… anh đi khám ở bệnh viện đa khoa tỉnh Tuyên Quang nhưng không phát hiện
bệnh gì, đến khi chuyển lên bệnh viện Phổi Trung ương thì được chuẩn đoán mắc
bệnh bụi phổi. Trong số 6 người cùng làm việc nổ mìn ở công ty, 5 người đã chết
vì căn bệnh tương tự.
Cùng điều
trị với anh Đại, anh Phạm Quốc Quân cũng trong tình trạng đáng lo ngại. Giai
đoạn 1985 – 2001, anh làm công nhân làm đường, khai thác đá thuộc các đơn vị
Trường Binh chủng Quân khu 3, tiểu đoàn 17, Sư đoàn 312, Quân đoàn 1. Khoảng 3
năm trở lại đây, anh thấy ho dai dẳng, tức ngực khó thở liền đi khám ở Bệnh
viện Quân y 103, có chụp X-quang phổi nhưng không phát hiện ra bệnh. Từng điều
trị ở Viện C Thái Nguyên, anh được chuẩn đoán bị viêm phổi. Năm 2014, khi lên
khám tại Bệnh viện Phổi Trung ương thì anh được chuẩn đoán mắc bệnh bụi phổi
nhiễm.
Hai công
nhân trên mắc bệnh bụi phổi – loại BNN phổ biến nhất trong 30 loại BNN được bảo
hiểm ở nước ta hiện nay. Họ có tiền sử có tiếp xúc trong môi trường nồng độ bụi
cao kéo dài, nay đã ở giai đoạn xơ hóa phổi, thông khí phổi kém, gây tắc nghẽn
phổi. Khi nhập viện các bệnh nhân có triệu chứng của bệnh bụi phổi như ho, khạc
kéo dài, khó thở, giảm sức, tức ngực. Bác sỹ điều trị cho biết vật lý trị liệu
cho bệnh nhân cần kết hợp đồng bộ nhiều kỹ thuật như tập thở bụng, điều trị nội
khoa chống viêm nhiễm phù nề và căn bản phải ngăn cản yếu tố tiếp xúc. Bệnh của
anh Đại đã ở “giai đoạn cửa ngõ”, khả năng phục hồi rất ít. Trong quá trình đi
khám BNN, họ gặp khó khăn do thiếu bác sỹ có chuyên môn về BNN ở tuyến tỉnh nên
đã không phát hiện ra căn bệnh “chết người” kể trên.
Chúng tôi
đến Bệnh viện E (Hà Nội) và được biết hàng chục năm nay, Khoa BNN không còn
hoạt động. Đồng chí Trần Quốc Khánh – Chủ tịch Công đoàn cho biết, kể từ khi
các bác sỹ BNN của khoa nghỉ hưu, hoạt động khám, chuẩn đoán, điều trị BNN dừng
hẳn. Không riêng Bệnh viện E, tại Bệnh viện Thanh Nhàn và một số khoa BNN của
một số bệnh viện do thiếu cơ chế hoạt động nên đã bị giải tán và sát nhập vào
khoa Nội trong bệnh viện.
Sự phân bố
các cơ sở y tế chuyên về BNN hiện không đồng đều và chưa hợp lý theo cơ cấu
vùng miền, khu vực, tập trung chủ yếu ở các đô thị lớn. Vẫn còn có 7/63 tỉnh
chỉ có 1 bác sỹ chuyên khoa BNN và nhiều tỉnh miền núi và Đồng bằng sông Cửu
Long không có bác sỹ chuyên khoa này. Riêng khu vực Duyên hải miền Trung, BNN
phổ biến ở khu vực này là “bệnh thợ lặn” nhưng suốt dọc chiều dài 28 tỉnh có bờ
biển chỉ có duy nhất Bệnh viện Điều dưỡng – PHCN Đà Nẵng có chuyên khoa về BNN.
Các Viện có khoa sức khỏe nghề nghiệp như Viện Y học lao động và Vệ sinh môi
trường, Viện Vệ sinh Y tế Công cộng Hồ Chí Minh, Viện Pauster Nha Trang, Viện
Vệ sinh Dịch tễ Tây Nguyên có tổng số cán bộ làm công tác y tế lao động khoảng
70 người, trong đó có khoảng 30 bác sỹ. Cán bộ làm ở đây tương đối ổn định và
được đào tạo cơ bản, có kinh nghiệm trong việc khám BNN. Các Viện có khoa sức
khỏe nghề nghiệp khác thì trừ một số cán bộ gắn bó lâu năm, còn lại các cán bộ
có kinh nghiệm được đào tạo bài bản đã chuyển công tác khác. Đây là khó khăn
trong việc triển khai nhiệm vụ, hỗ trợ chuyên môn và đào tạo cán bộ sức khỏe
nghề nghiệp ở nước ta.
Tại Đồng
Nai, theo Trung tâm Bảo vệ sức khỏe lao động và môi trường tỉnh, năm 2015, toàn
tỉnh có hơn 500 cơ sở lao động có yếu tố nguy cơ cao với gần 360.000 lao động
đang làm việc trong môi trường độc hại, vượt mức quy định cho phép, nhưng chỉ
có trên 15.000 lao động được khám BNN. Năm 2015, toàn tỉnh có 27 trường hợp
BNN, chủ yếu là bị điếc nghề nghiệp. Trước đây do thiếu bác sỹ có chuyên môn
BNN nên chủ yếu khám các BNN như: bụi phổi silic, điếc nghề nghiệp, nhiễm độc
chì, nhiễm nicotin. Đến nay mới khám thêm được một số bệnh mới được BHYT chi
trả như: viêm phế quản nghề nghiệp, run toàn thân, viêm gan virus, lao nghề
nghiệp. TP. Hồ Chí Minh đang có gần 2 triệu lao động nhưng lực lượng cán bộ về
BNN rất mỏng, toàn thành phố có 4 bệnh viện chuyên khoa BNN. Do đó hiện nay đã
có tình trạng khám “chui”, khám ẩu của các bệnh viện tư nhân không có chức năng
KSKĐK, không có chứng chỉ chuyên môn cũng làm hợp đồng khám BNN…
Ngoài ba
cơ quan tham gia khám phát hiện BNN là Trung tâm Y tế dự phòng/ Trung tâm Bảo
vệ sức khỏe và môi trường lao động các tỉnh, các Viện thuộc hệ thống y tế dự
phòng, Trung tâm y tế một số bộ ngành; Trung tâm giám định y khoa các tỉnh,
thành phố, nước ta còn có 58 cơ sở điều dưỡng – phục hồi chức năng (PHCN) gồm
các Bệnh viện Điều dưỡng – PHCN trực thuộc Trung ương và các Bộ, Ngành gần 100%
các bệnh viện tuyến tỉnh, nhiều bệnh viện tuyến huyện đã thành lập khoa Chỉnh
hình – PHCN được đầu tư, củng cố, xây dựng mới từ Chương trình Quốc gia về
ATVSLĐ giai đoạn 2011 – 2015. Tuy nhiên, có tới trên 50% số bệnh viện Điều
dưỡng PHCN chưa đủ biên chế theo quy định, một phần do đội ngũ chuyên khoa PHCN
BNN rất thiếu về số lượng và yếu về chuyên môn, thể hiện qua tỷ lệ cán bộ có
trình độ đại học và trên đại học rất ít, chưa có nhiều chuyên gia giỏi. Viện
Chỉnh hình – PHCN (Bộ LĐ-TB và XH) có 50 lao động (trên đại học 5 người, đại
học 5 người, trung cấp 41 người). Bệnh viện Chỉnh hình – PHCN Đà Nẵng có 111
lao động (3 trình độ trên đại học, 24 đại học và 84 trung cấp). Cả ngành Y tế
hiện trung bình mỗi tỉnh chỉ có 4,5 bác sỹ chuyên khoa PHCN đang làm việc tại
các cơ sở y tế. Đội ngũ kỹ thuật viên khoa BNN tại nhiều tỉnh hiện chỉ có 2 – 4
người! Các tỉnh, thành phố và y tế bộ ngành có phòng khám BNN cũng chỉ khám
được 2-3 BNN do cán bộ y tế được đào tạo cơ bản về BNN, trình độ chuyên môn hạn
chế. Các bác sỹ làm công tác y tế lao động biến động liên tục chuyển từ khoa
này sang khoa khác hoặc chuyển đi các đơn vị khác, dù được đào tạo cũng chưa đủ
kiến thức, kinh nghiệm để khám được BNN. Từ thực tế trên cho thấy, thiếu bác sỹ
BNN có chuyên môn giỏi đang còn là một hạn chế để đẩy mạnh hoạt động phòng
chống BNN mà nhiều năm nữa mới khắc phục được.
Theo báo
cáo công tác y tế lao động và phòng chống BNN năm 2015 của 63 tỉnh / thành phố
và 5 cơ sở y tế lao động Bộ/ngành, số lượng mẫu đo kiểm tra môi trường năm 2015
đạt 823.250 mẫu. Số mẫu đo kiểm tra môi trường vượt tiêu chuẩn cho phép chưa có
xu hướng giảm, tập chung vào: ồn (17,46%); ánh sáng (15,84%), phóng xạ từ
trường (19,9%), vi khí hậu (9,1%)… Số liệu báo cáo nói trên còn rất khiêm tốn
để phục vụ cho chuẩn đoán BNN trên toàn quốc, dẫn đến việc triển khai khám BNN
hạn chế. Năm 2015, cả nước phát hiện 8.966 trường hợp nghi mắc BNN, có 636
trường hợp được đưa ra giám định BNN, trong đó 385 trường hợp được hưởng trợ
cấp một lần và 158 trường hợp được nhận trợ cấp thường xuyên. Trong xu thế hội
nhập, nhiều ngành nghề mới phát triển, việc sử dụng nhiều hóa chất khác nhau
được dự báo sẽ dẫn đến số BNN tăng cao, cả cấp tính và mãn tính. Trong đó, phải
kể tới lĩnh vực điện tử. ¾ công nhân tại các công ty là nữ. Nghiên cứu “Bước
đầu đánh giá ảnh hưởng của điều kiện lao động đến NLĐ nhà máy sản xuất, lắp ráp
điện tử ở Việt Nam”
của Trung tâm phát triển và Hội nhập (CDI) khẳng định: điều kiện lao động trong
dây truyền lắp ráp điện tử có thể nói là nặng nhọc độc hại nguy hiểm. Tháng
5/2012, vụ hàng loạt lao động tại công ty Samsung Bắc Ninh ngất xỉu đã phản ánh
tác động xấu của công nghiệp điện tử tới sức khỏe NLĐ. Khảo sát của Bệnh viện
Điều dưỡng và Phục hồi chức năng BNN TP. HCM cũng cho thấy các năm trước, tỷ lệ
công nhân mắc các BNN chỉ chiếm 10%-15% thì gần đây tăng thành 30% do nhiều
công nhân bị thiếu vi chất dinh dưỡng… Xu hướng trên cho thấy tình hình BNN gia
tăng phức tạp, cần có một đội ngũ bác sỹ BNN giỏi để tham gia hiệu quả vào công
tác khám, chuẩn đoán, điều trị, phát hiện các BNN.
Chế độ với
bác sỹ BNN chưa thu hút
Chính phủ
đã phê duyện và đưa vào triển khai Chương trình Quốc gia ATVSLĐ giai đoạn 2016
– 2020. Hệ thống y tế lao động đã được tổ chức từ T.Ư đến xã, phường; y tế Bộ,
ngành và bộ phận y tế tại các cơ sở lao động. Các Viện thuộc hệ y tế dự phòng;
các trường đại học Y, Dược là đơn vị hỗ trợ chuyên môn kỹ thuật trong công tác vệ
sinh lao động. Trung tâm Y tế dự phòng của 55 tỉnh đã có khoa Sức khỏe nghề
nghiệp. 8 tỉnh, thành phố (Hà Nội, Vĩnh Phúc, Cần Thơ, Kiên Giang) đã thành lập
Trung tâm Bảo vệ sức khỏe môi trường lao động. Tuy vậy, nhân lực làm công tác y
tế lao động còn mỏng và thiếu. Tuyến Trung ường và các Bộ, ngành có 750 cán bộ
chuyên trách; tuyến tỉnh có 1.225 cán bộ; tuyến huyện và xã có 12.000 cán bộ
kiêm nhiệm. Báo cáo của 25.000 cơ sở lao động có khoảng 8.000 cán bộ y tế
chuyên trách. Ước tính cứ 10.000 NLĐ thuộc khu vực có hợp đồng lao động mới có
1 bác sỹ.
Từ năm
2007, khi có chương trình phòng chống BNN, Bộ Y tế quan tâm hơn đến nghiên cứu
bổ sung các BNN mới, tiếp tục đầu tư kinh phí cho nghiên cứu xây dựng các kỹ
thuật xác định nồng độ các chất độc hại trong môi trường lao động, cách đánh
giá điều kiện làm việc của NLĐ, các xét nghiệm cận lâm sàng phục vụ chuẩn đoán
BNN, đồng thời tăng cường về số lượng, chất lượng cán bộ làm công tác sức khỏe
nghề nghiệp… Tuy nhiên, số NLĐ mắc BNN không hề giảm, một phần là do kinh phí
dành cho công tác phòng chống BNN trong Chương trình Quốc gia ATVSLĐ chỉ đáp
ứng 25 – 30% so với nhu cầu. Trang thiết bị, máy đo môi trường lao động và khám
BNN tuy được bổ sung song vẫn thiếu so với chuẩn y tế dự phòng tuyến tỉnh, chỉ
đảm bảo cho một số hoạt động cơ bản, thông thường về đo kiểm tra môi trường lao
động, khám sức khỏe định kỳ, khám phát hiện BNN. Các xét nghiệm chuyên sâu để
giám sát các yếu tố có hại trong môi trường lao động do các Viện trung ương
thực hiện. Đối với tuyến tỉnh còn thiếu các thiết bị đo các chỉ tiêu phức tạp
trong môi trường lao động như máy đo bụi cá nhân; máy lấy mẫu bụi bông, bụi
Amiăng… và thiếu hầu hết thiết bị chuyên dụng phục vụ khám BNN như máy chụp X
quang cả song, máy soi da và khám da…; các bộ test kts chẩn đoán nhanh nhiễm
độc nghề nghiệp hầu như không có…
Hiện nay,
bác sỹ làm công tác y tế lao động dành thời gian khám BNN rất hạn chế, chủ yếu
dành thời gian đo môi trường lao động, khám sức khỏe định kỳ là chính. Các bác
sỹ mới ra trường không “mặn mà” làm việc ở hệ y tế dự phòng hoặc đã làm việc
lại chuyển đi vì thu nhập thấp, công việc đi lại nhiều và nhiều bệnh viện, hãng
dược phẩm, hãng bán máy, trang thiết bị y tế… cần tuyển bác sỹ với mức lương
cao và có thu nhập ngoài lương. Việc sắp xếp, quy hoạch và phát triển hệ thống
y tế lao động của các Bộ, Ngành hiện nay chưa được quan tâm đầu tư thích đáng.
Các trung tâm y tế lao động chưa thực sự quan tâm đến công tác khám BNN vì khó
triển khai, nguồn thu từ dịch vụ này không cao nên thường mở rộng điều trị nội
khoa, ngoại khoa, sản khoa, răng hàm mặt… đáp ứng nhu cầu thị trường. Thiết bị
máy móc cho khám, điều trị, PHCN cho người bị BNN quá ít, lạc hậu và cán bộ y
tế ở bộ phận này hoặc không đúng chuyên môn hoặc không được đào tạo chính quy,
không được đào tạo lại.
Đơn cử
Khoa Y học lao động – Trung tâm Y tế lao động – Bộ Nông nghiệp và Phát triển
nông thôn có chức năng nghiên cứu khoa học, chỉ đạo chuyên môn tuyến dưới, đề
xuất với Bộ các biện pháp phòng chống BNN, phòng chống TNLĐ, khám tuyển, khám
sức khỏe định kỳ, khám phát hiện và điều trị BNN… cho CNVCLĐ toàn ngành nhưng
chỉ có 4 bác sỹ, 2 y sỹ, thiếu bác sỹ chuyên ngành Y học lao động và dược sỹ có
trình độ từ đại học trở lên. Chia sẻ những khó khăn trong việc thực hiện chức
năng phòng chống BNN, Giám đốc Trung tâm – Lâm Hồng Tường cho biết: Hiện nay,
việc phân loại BNN trong ngành nông nghiệp rất chung chung, chủ yếu là bệnh
nhiễm độc hóa chất bảo vệ thực vật, viêm da, các bệnh về giun sán. Nhưng khi
NLĐ đến Trung tâm điều trị thì BNN đã biến chứng như các bệnh về giun sán đã
thành sán não, nhiễm độc hóa chất bảo vệ thực vật đã chuyển sang rối loạn thần
kinh, xơ gan, ung thư… Máy móc thiết bị, cơ sở hạ tầng của Trung tâm cũ kỹ, lạc
hậu, phải chờ sự cải tạo, nâng cấp của Ngành.
Nhìn chung
các cơ sở y tế của các Bộ, ngành ít được đầu tư từ các Bộ, ngành chủ quản. Chỉ
có Bệnh viện Than – Khoáng sản từ năm 2004 được Tập đoàn Than – Khoáng sản Việt
Nam đầu tư cả triệu USD để mua lại trọn gói công nghệ rửa phổi của Trung Quốc
và đang đầu tư xây dựng Trung tâm điều trị BNN và khám chữa bệnh chất lượng
cao, có chuyên khoa về BNN. Trước đây, mỗi năm Tập đoàn gửi NLĐ sang Trung Quốc
rửa phổi với chi phí 80 triệu/người. Đến năm 2011, Trung tâm Y tế lao động
Vinacomin (nay là Bệnh viện Than – Khoáng sản) đã xúc rửa an toàn 1.654 ca với
chi phí giảm 20 – 25% do không tính tiền công bác sỹ, chỉ tính tiền điện nước,
thuốc, hao mòn máy. Tập đoàn Than – Khoáng sản Việt Nam có 53 trạm y tế, 3 Bệnh
viện tuyến trên gồm Trung tâm Y tế Than Mạo Khê (80 giường bệnh), Trung tâm Y
tế Than vàng Danh (150 giường), Bệnh viện Than – Khoáng sản (200 giường) với tổng
số trên 1.000 cán bộ y tế, trong đó, số cán bộ của 3 trung tâm y tế tuyến trên
là 288 người (gồm 58 bác sỹ). Riêng Bệnh viện Than Khoáng sản được duyệt định
biên là 105 cán bộ, trong đó có 37 bác sỹ (gồm 2 thạc sỹ, 14 bác sỹ chuyên khoa
cấp 1).
Bác sỹ Đỗ
Tiến Sỹ - Trưởng khoa BNN của Bệnh viện Than - Khoáng sản đã làm việc tại đây
13 năm. Anh là một trong số các y, bác sỹ, kỹ thuật viên sang Trung Quốc học
tập công nghệ rửa phổi đầu tiên. Khi tốt nghiệp đại học, anh được đào tạo đa
khoa với nhiều chuyên khoa nhưng để tiếp cận công nghệ rửa phổi phải học chuyên
sâu về gây mê, bệnh phổi. Theo anh, chính sách đối với bác sỹ sức khỏe nghề
nghiệp hiện nay chưa có ý nghĩa động viên khuyến khích. Cụ thể, kỹ thuật gây
mê, xúc rửa phổi chưa được xếp vào danh mục thủ thuật, càng không thể đưa vào
danh mục mổ. Trong khi các bác sỹ một ngày mổ 6 ca sỏi phế quản (trung phẫu)
với giá 100.000 đ/ca thì tại Bệnh viện Than – Khoáng sản mỗi ngày chỉ thực hiện
được một ca rửa phổi, do thời gian gây mê, rửa phổi đã kéo dài 6 tiếng đồng hồ,
thù lao chỉ tính ở mức tối đa của tiểu phẫu là 100.000 đồng. Danh mục của Bộ Y
tế hiện không có quy định nào áp dụng đối với trường hợp có sử dụng công nghệ
nước ngoài nên lãnh đạo Bệnh viện không có căn cứ áp dụng.
Theo đồng
chí Lê Quang Chung – Phó Giám đốc Bệnh viện Than – Khoáng sản, Bệnh viện có quy
mô 200 giường bệnh được cấp kinh phí 20 tỷ đồng/năm là rất khiêm tốn so với một
số bệnh viện có số giường tương đương của Tp. Hà Nội. Việc nâng cao thu nhập
của y bác sỹ khó khăn do số lượng bệnh nhân hạn chế, thời gian làm việc của bác
sỹ sức khỏe nghề nghiệp “đóng khung” nên khó làm thêm ngoài giờ. Quy chế của
ngành rõ ràng: phục vụ NLĐ trong ngành nên quan niệm của NLĐ khi đến bệnh viện
điều trị là họ được phục vụ từ A – Z. Thu nhập của bác sỹ sức khỏe nghề nghiệp
ở đây thấp hơn rất nhiều bác sỹ chuyên khoa khác do các bệnh viện hiện mở rộng
dịch vụ khám chữa bệnh, thực hiện chế độ khoán cho từng khoa… Cùng chung khó
khăn trên, Giám đốc trung tâm Y tế Môi trường lao động ngành Công thương Ninh
Văn Thức chia sẻ: Hiện nay, hệ thống y tế ngành Công Thương được xã hội hóa
khiến các doanh nghiệp, tập đoàn có nhiều lựa chọn đăng ký khám phát hiện BNN.
Trung tâm khó “sống” được nếu chỉ khám BNN nên ngoài sự đầu tư của ngành còn mở
rộng các dịch vụ khám chữa bệnh khác.
Đào tạo
bác sỹ có “trọng điểm” nhằm tập trung nguồn lực chăm sóc sức khỏe NLĐ
Đào tạo
bác sỹ ở Việt Nam
hiện nay chủ yếu là đa khoa, rất ít bác sỹ đào tạo đúng chuyên ngành về sức
khỏe nghề nghiệp, y tế lao động. Tại trường Đại học Y Hà Nội, Trường Đại học Y
Dược Thái Nguyên, BNN được phát triển thành một môn học, trang bị cho sinh viên
ngành y những kiến thức tổng quát về đánh giá, khảo sát môi trường lao động,
các BNN… Nhiều bác sỹ mới làm việc còn chưa được đào tạo chứng chỉ về BNN, ngay
cả được đào tạo cũng ít triển khai dẫn đến kinh nghiệm khám BNN chưa cao. Đơn
cử nhóm bệnh phổ - phế quản nghề nghiệp ở NLĐ luôn chiếm tỷ lệ cao nhất nhưng
cả nước chưa có cơ sở y tế chuyên sâu đáp ứng yêu cầu điều trị cho người bệnh.
Bệnh nhân phải tạm trú tại các khoa, phòng liên quan đến hô hấp và bệnh phổi
nên ảnh hưởng đến hiệu quả điều trị và quá trình phục hồi sức khỏe. Những triệu
chứng bệnh của anh Chu Văn Đại, Phạm Quốc Quân rất dễ lẫn với bệnh nội khoa
khác, cụ thể qua hình ảnh chụp bụi phổi rất dễ nhầm với bệnh lao. Theo chuyên
gia về bệnh phổi nghề nghiệp (Bệnh viện Phổi Trung ương), các BNN liên quan tới
phổi, bụi phổi và phế quản cần được chú ý ngay từ khâu dự phòng, khám và điều
trị, nhất là các yếu tố nghề nghiệp liên quan đến giảm thiểu tác hại của bệnh.
Thế nhưng, các trung tâm, bệnh viện tuyến dưới do thiếu chuyên khoa nên chuẩn
đoán với độ chính xác chưa cao.
Đồng chí
Ninh Văn Thức – Giám đốc Trung tâm Y tế lao động Công Thương cho biết, theo quy
định của Bộ Y tế về chuẩn hóa quy trình khám sức khỏe thì bác sỹ BNN cần có
chứng chỉ hành nghề, cơ sở thực hiện khám phải được thẩm định. Tuy nhiên nhiều
năm nay, những hoạt động đào tạo, đào tạo lại BNN dường như rất ít, các diễn
đàn, hội thảo về đào tạo nguồn nhân lực y tế lao động nói chung rất thưa vắng.
Trước đây, các bác sỹ, cán bộ y tế ở đây chỉ tham gia lớp tập huấn 3 – 5 ngày
của Viện Sức khỏe nghề nghiệp. Để khắc phục tình trạng thiếu bác sỹ chuyên khoa
BNN, năm 2015, Trung tâm Y tế lao động Công Thương đã đề xuất với Đại học Y là đơn
vị được Bộ Y tế cấp phép đào tạo mở lớp cấp chứng chỉ cho bác sỹ của Trung tâm.
Hiện nay,
các trường Đại học Y Dược và các Viện thuộc hệ Y tế dự phòng đã tiến hành đào
tạo sau đại học các chuyên ngành Sức khỏe nghề nghiệp, BNN (tiến sỹ)… Hệ thống
các Viện và Trường cung cấp nhân lực cho hệ thống y tế lao động và hỗ trợ về
chuyên môn và kỹ thuật trong các hoạt động y tế lao động và BNN thông qua các
lớp tập huấn ngắn hạn (từ 1 tuần đến 6 tháng), cấp chứng chỉ, chứng nhận
về giám sát môi trường lao động, sức khỏe lao động, BNN, sơ cấp cứu TNLĐ. Các
Trung tâm Y tế lao động, Bệnh viện ngành hằng năm tổ chức các đợt tập huấn cho
đối tượng là cán bộ quản lý, trưởng, phó trạm y tế về các BNN mới và tổ chức
lớp chuyên cho cán bộ chuyên môn. Hoạt động đào tạo này theo “nhu cầu” tự phát
của các Trung tâm, cá nhân mà ít được đầu tư căn bản từ các Bộ, ngành, địa
phương.
Đã đến
lúc, chúng ta cần đào tạo lực lượng bác sỹ BNN có đủ khả năng, năng lực can
thiệp đối với BNN cho NLĐ, đặc biệt phù hợp với tính chất BNN vùng miền, lĩnh
vực. Nhà nước cần rà soát, bổ sung, hoàn thiện hệ thống chính sách đồng bộ hợp
lý nhằm đảm bảo cho bác sỹ BNN được hưởng các quyền lợi thiết thực, từ đó phục
vụ tốt nhu cầu ngày càng cao của người bệnh. Đồng thời cần phải có những chính
sách, chế độ và phụ cấp đặc biệt ưu đãi riêng cho ngành y tế lao động. Các Viện
thuộc hệ y tế dự phòng có bộ phận y tế lao động cần tăng cường đào tạo nâng cao
năng lực cho cán bộ chuyên môn của mình về y tế lao động và tăng cường hợp tác,
giúp đỡ các trung tâm làm công tác y tế lao động về chuyên môn y tế lao động
nói chung và khám phát hiện BNN nói riêng.
Bên cạnh
đó, cần tiếp tục củng cố, nâng cao năng lực của các Bệnh viện phục hồi chức
năng BNN. Đây vừa là cơ sở khám phát hiện và điều trị, phục hồi chức năng BNN
cho người lao động, vừa là cơ sở đào tạo, cơ sở thực hành cho các bác sỹ học
chuyên ngành BNN các tuyến. Lãnh đạo các Trung tâm y tế lao động cần quan tâm
hơn tới công tác khám BNN, xác định là hướng có thể tạo nguồn thu lớn, giúp
Trung tâm y tế phát triển bền vững. Đồng thời, tăng cường trao đổi, học hỏi
kinh nghiệm với các trung tâm làm tốt công tác y tế lao động, tăng cường hợp
tác với các viện trong việc triển khai hoạt động y tế lao động để cán bộ
của mình có thể tiếp thu được kỹ thuật mới và kinh nghiệm từ cán bộ của các
viện, dành kinh phí cử cán bộ đi đào tạo công tác y tế lao động và khám BNN.
Trong thời gian tới cần tiêu chuẩn hóa và đầu tư nâng cao năng lực về cơ sở vật
chất, trang thiết bị và cán bộ cho các cơ quan y tế thực hiện khám, giám định
BNN tại các địa phương.
Trước đây,
khi chưa có Luật ATVSLĐ thì các quy định để đảm bảo ATLĐ và phòng chống TNLĐ
tương đối đầy đủ, chi tiết còn các quy định về vệ sinh lao động, phòng chống
BNN (như quy định về dịch vụ vệ sinh lao động, khám BNN, giám định, điều trị
phục hồi chức năng BNN) còn chưa tương xứng, dẫn đến khó khăn cho việc ban hành
các văn bản dưới Luật do không có căn cứ cụ thể. Từ ngày 1/7/2016, Luật ATVSLĐ
sẽ chính thức có hiệu lực, điều kiện NLĐ được khám BNN sẽ dễ dàng hơn. Theo đó,
tiêu chuẩn đo môi trường không cần vượt giới hạn cho phép; với một số bệnh, chỉ
cần có tiếp xúc với yếu tố nguy cơ cũng được khám BNN. Những quy định mới của
Luật sẽ tạo những cơ chế phù hợp để ngành y tế lao động phát triển nhân lực
trình độ cao, tập trung vào các hướng mũi nhọn. Từ đó sẽ góp phần tăng cường
đội ngũ bác sỹ sức khỏe nghề nghiệp giỏi ở nước ta.